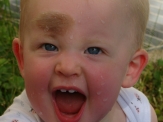
Kongenitale melanozytäre Nävi (CMN)Was ist ein kongenitaler melanozytärer Nävus (CMN)?Ein Nävus wird umgangssprachlich meist als “Muttermal” oder “Leberfleck” bezeichnet. Nävi können überall am Körper auftreten und variieren hinsichtlich Farbe (hell- bis dunkelbraun), Grösse, Dicke und Behaarung. Als „kongenitale melanozytäre Nävi“ bezeichnet man angeborene, braune Muttermale. Die braune Farbe stammt vom Hautfarbstoff Melanin, der von speziellen Hautzellen gebildet wird, den Melanozyten. Die Abkürzung „CMN“ stammt vom englischen Begriff “congenital melanocytic nevi”, wird aber auch häufig im deutschsprachigen Raum verwendet.
Kategorisierung von CMNDie häufigste Klassifikation von CMN beruht auf ihrer Größe bzw. ihrem maximalen Durchmesser im Erwachsenenalter. Es werden kleine (< 1,5 cm), mittelgroße (1,5-20 cm), große (20-40 cm) und riesige (> 40 cm) Nävi unterschieden. Ein Nävus vergrössert sich dabei proportional zum Wachstum der Haut, so dass der Durchmesser eines Nävus vom Säuglings- bis ins Erwachsenenalter am Kopf etwa zweifach und am Rest des Körpers etwa dreifach zunimmt.
Grosse Nävi werden häufig von zahlreichen kleineren sog. Satellitennävi begleitet, die bereits bei Geburt oder in den ersten 5 Lebensjahren auftreten. Wie häufig sind CMN?Kleine und mittelgrosse Nävi sind relativ häufig. Etwa 0,2 – 6% der Neugeborenen sind davon betroffen. Grosse Nävi (< 20cm) hingegen sind viel seltener. Nur etwa eins von 20’000 Neugeborenen ist davon betroffen. Das sind in der Schweiz etwa 4 Kinder pro Jahr. Noch sehr viel seltener trifft man Riesennävi (> 40cm) an. Wie entstehen CMN?Melanozyten sind Hautzellen, die bei jedem Menschen in der Haut vorkommen. Sie produzieren den Hautfarbstoff Melanin, der für die bräunliche Färbung der Haut verantwortlich ist. Bei CMN sind diese Hautzellen nicht gleichmässig in der Haut verteilt, sondern bilden Zellnester, die für uns als “braune Muttermale“ sichtbar sind. Warum sich diese Zellnester bilden ist bisher noch unbekannt. Welche Risiken bestehen bei CMN?Kongenitale melanozytäre Nävi sind gutartig. In seltenen Fällen entwickelt sich ein Hautkrebs, ein sogenanntes Melanom. Das Risiko für ein Melanom ist deutlich geringer als früher angenommen und hängt von der Grösse und Struktur des CMN ab. Bei kleinen und mittelgrossen CMN besteht kein erhöhtes Lebenszeitrisiko, ein Melanom zu entwickeln. Bei grossen (Ø = 20-40cm) und riesigen (Ø > 40cm) CMN wird das Risiko auf 1-10% geschätzt. Deshalb sind die Behandlungsansätze für kleine und grosse CMN unterschiedlich.
Bei Kindern mit grossen CMN, begleitet von Satellitennävi, treten manchmal auch Veränderungen im Zentralnervensystem (Gehirn oder Rückenmark) auf. Diese umfassen ein breites Spektrum an unterschiedlichen Befunden, welche früher unter dem Begriff der neurokutanen Melanozytose zusammengefasst und heutzutage als «CMN-Syndrom» bezeichnet werden. Manchmal können diese Veränderungen zu Krampfanfällen oder anderen neurologischen Symptomen führen. Bei gewissen Veränderungen können neurochirurgische Interventionen notwendig werden. Bei Kindern mit grossen oder multiplen CMN wir deshalb empfohlen, eine Magnetresonanztomografie des Schädels und Rückenmarks bis spätestens im Alter von sechs Monaten durchzuführen. Worauf sollte man achten, wenn man einen kongenitalen Nävus hat?Generell sollte man einen Nävus sollte gut beobachten und einem Kinderarzt oder Dermatologen zur genauen Begutachtung zeigen, insbesondere dann, wenn sich der Nävus farblich verändert, leicht verletzlich ist, blutet oder knotige Anteile zeigt. Nävi, die grösser als 5 cm sind, sollten unabhängig von auffälligen Veränderungen in einem speziellen Zentrum vorgestellt werden, wo Kinderdermatologen und Kinderchirurgen zusammenbearbeiten und die Situation gemeinsam mit der Familie evaluieren können. Das Ärzteteam legt fest, in welchem Abstand Nachkontrollen stattfinden sollten, wenn keine Therapie geplant ist.
Wir empfehlen generell, Nävushaut durch bedeckende Kleidung und ausreichenden Sonnenschutz (Lichtschutzfaktor 40-60) zu schützen. Text: Dr. med. K. Neuhaus, Oberärztin Weiterführende Links
|
- Informationen
- Körperliche Auffälligkeiten
- Albinismus
- Alopecia areata (kreisrunder Haarausfall)
- Atopisches Ekzem (Neurodermitis)
- Ektodermale Dysplasie
- Epidermolysis bullosa (EB)
- Feuermale (Nävus flammeus)
- Hautläsionen nach fulminanter Sepsis
- Ichthyose
- Infantile Hämangiome
- Kongenitale melanozytäre Nävi (CMN)
- Kutane Mastozytose
- Lippen-, Kiefer- und Gaumenspalten
- Lymphatische Malformation (Lymphangiom)
- Lymphödem
- Morphea (lokalisierte Sklerodermie)
- Netherton Syndrom
- Pityriasis Rubra Pilaris
- PROS (PIK3CA-related overgrowth spectrum)
- Psoriasis (Schuppenflechte)
- Verbrennungen
- Vitiligo
- Rekonstruktive und plastisch-chirurgische Behandlungsmethoden
- Psychosoziale Herausforderungen
- Das multidisziplinäre Team am Zentrum Kinderhaut des Kinderspitals Zürich
- Literatur-Empfehlungen / Presse / Jahresberichte
- Hautstigma Pressesprecher*innen und Botschafter*innen
- Links zu anderen Organisationen
- Downloads / Ressourcen
- Körperliche Auffälligkeiten
- Unterstützung
- Angebote am Kinderspital Zürich
- Kurzfilm über die Hautstigma Initiative
- Hautstigma Treffen
- Psychologische Sprechstunde am Zentrum Kinderhaut
- Medizinische Camouflage
- Pflegeberatung Plastische Chirurgie
- aha! Beratungsstelle Neurodermitis am Kinderspital Zürich
- KidTrauma – Mit einer App psychische Reaktionen auf ein Trauma einschätzen
- Gut durch den Spitalalltag
- Hilfe für brandverletzte Kinder aus Krisengebieten und Ländern ohne genügende medizinische Infrastruktur
- Angebote anderer Organisationen
- Zentrum für seltene Krankheiten Zürich
- Betroffenen Organisationen
- YP Face IT - Online Programm für Jugendliche mit einer körperlichen Auffälligkeit
- Saras STEPS-Strategie - Selbstbewusster Umgang mit Fragen
- CMN Online Informationsmaterialien für Jugendliche
- SOPHIE - Online Programm zur Unterstützung bei Ängsten
- Individuelle Puppen
- aha! Allergiezentrum Schweiz: Beratungsstelle für Neurodermitis
- Geschwisterzeit
- Sternschnuppe – Herzenswünsche, Sternenprojekte und Freizeitsterne
- RareConnect - Plattform für seltene Erkrankungen
- Angebote am Kinderspital Zürich
- Kampagnen
- Projekte im Zusammenhang mit Hautstigma und dem Kinderspital Zürich
- Face Equality International
- Kurzfilm über die Hautstigma Initiative
- Tag des brandverletzten Kindes
- September 2018: «SCHAUT UNS RUHIG AN» – Ausstellung des Zentrums Kinderhaut
- 24. Januar 2018: Vorpermière des Kinofilms WONDER
- Global Burn Care: Zürich - Indien - Afghanistan. Ein Reisebericht von Clemens Schiestl @ live aus Indien
- SRF 10vor10 Beitrag vom 9.8.2017: Der schwierige Weg der kleinen Adiam zurück ins Leben
- 17. Juni 2017 KiSpi Kinderfest
- Isabel Sahli @ ChangingFaces – Live-Blog aus London
- Isabel Sahli's Auftritt in der Sendung von "Aeschbacher"
- 18. Juni 2016: KiSpi Kinderfest 2016
- SRF-Dokumentation: Brandmal – Gezeichnet fürs Leben
- Am Ball bleiben – Dokumentarfilm über Jan
- Surviving the Fire – Clemens Schiestl – TEDxYouth@Zurich
- 16. März 2015 "Talk im Turm"- Podiumsgespräch zum Thema "Krisen und ihre Lösungen"
- Fernsehsendung «Gesundheit heute», 28.6.2014
- 20min Artikel – Chiara: «Das Feuermal gehört zu mir», 10.3.2014
- 20min Artikel: «Narben machen das Leben schwer», 8.3.2014
- Projekte anderer Organisationen
- #WeThe15
- Herzensfotoprojekt #nofilter von Melinda Blättler
- EI Cure Projekt
- Celina Leroy
- Projekt #ShowUs
- Dokumentarfilm "NEVUS... I OWN IT"
- "Vergiss niä" - Kampagne
- HAUT Couture - Der Podcast mit NANÉE
- "You are beautiful" - Aktion für ein positives Körperbild
- Projekt "Special Faces" von Petra Spithoff
- In meiner Haut
- #NotAWitch
- Projekt Grenzenlos-"Makel sind schön"
- #FearlessBeauty
- BEHIND THE SCARS
- SHAKE MY BEAUTY
- HOW DO YOU C ME NOW
- Face Equality Kampagne der Sunshine Social Welfare Foundation
- Face Equality International
- Kunstwettbewerb: Skin to Skin
- Face Equality - eine Kampagne der UK Organisation ChangingFaces
- Linda Hansen: Naevus Flammeus Foto-Projekt – Sehen Sie nur Rot?
- Bildband "Narben auf der Haut und in der Seele"
- In this skin – ein Fotoprojekt von Natalie McComas
- Videobotschaft der Aktivistengruppe "Make Love Not Scars"
- Puppen mit körperlichen Auffälligkeiten
- Bildband: IN/VISIBLE – UN/SICHTBAR
- Dokumentarfilm "In your face"
- Videoclip: Soziale Reaktionen auf eine Hautauffälligkeit im Gesicht
- Positive Exposure
- Projekte im Zusammenhang mit Hautstigma und dem Kinderspital Zürich
- Wissenschaft
- Forschungsprojekte
- Kongresse / Tagungen
- 1. Juni 2023: Symposium: Lymphödem und lymphatische Malformationen beim Kind
- 18.-19. November 2021: Netherton Kongress
- 23. Oktober 2020: Jubiläumssymposium 10+1 Jahre Kinderdermatologie Zürich
- 26. November 2019: Dinosaur Lecture
- 2. März 2017: Vortrag "Ökonomisierte Kindermedizin"
- 2. Dezember 2016: Symposium «Rund um die Kinderhaut»
- 5. September 2016: Symposium zum Stand der Hautersatzforschung
- 22./23. Mai 2015: 23. Jahrestagung des Arbeitskreises «Das schwerbrandverletzte Kind»
- Erfahrungsberichte
- Erfahrungsberichte von Betroffenen aus der Schweiz
- Mutter von Leonie
- Leonie
- Mutter von Arienne
- Jean-Pierre
- Loris - Teil 3
- Mutter von Ilija
- Michelle
- Guus
- Anna-Lena
- Chiara
- Diogo
- Mafalda
- Jasmin
- Pablo
- Sophie
- Martin Achermann
- Gabriell
- Rafael
- Loris – Teil 2
- Adiam
- Livia
- Jill
- Mutter von Jill
- Jorin
- Corina
- Molly
- Mutter von Molly
- Daniel B.
- Sara
- Alica
- Loris – Teil 1
- Andrin
- Andrins Eltern
- Lukas
- Lukas Eltern
- Sarah H.
- Isabel
- Mutter von Isabel
- Sarah S.
- Debi
- Mutter von Debi
- Till
- Timothy
- Erfahrungsberichte von Betroffenen aus der ganzen Welt
- Interviews mit Fachpersonen
- Erfahrungsberichte von Betroffenen aus der Schweiz
- Mitmachen
- News
- Aktuelles
- Archiv
- 4. November 2023: Ektodermale Dysplasie Familien-Treffen
- 1. Juni 2023: Symposium: Lymphödem und lymphatische Malformationen beim Kind
- 13. Mai 2023: Netherton-Familien-Treffen
- Gesundheitsversorgung, psychisches und körperliches Wohlbefinden bei Kindern mit seltenen Krankheiten
- Gesundheitsversorgung, psychisches und körperliches Wohlbefinden bei Erwachsenen mit seltenen Krankheiten
- Face Equality Week 2022
- SOPHIE - Online Programm zur Unterstützung bei Ängsten
- 23. Oktober 2020: Jubiläumssymposium 10+1 Jahre Kinderdermatologie Zürich
- Nachruf: James Partridge
- Face Equality Week 2020
- Kurzfilm über die Hautstigma Initiative
- Kunstwettbewerb: Skin to Skin
- Tag des brandverletzten Kindes
- 26. November 2019: Dinosaur Lecture
- 31. August 2019: PROS Meeting
- Schweizerische Psoriasis und Vitiligo Gesellschaft (SPVG)
- 29. September 2019: Nävus Treffen
- Face Equality Week 2019
- 11. März 2019: Versteigerung eines Kunstwerks im Landesmuseum
- 3.9.2018: Artikel im Migros-Magazin
- 8.8.2018: Artikel im St. Galler Tagblatt
- September 2018: «SCHAUT UNS RUHIG AN» – Ausstellung des Zentrums Kinderhaut
- Juli 2018: Artikel im Magazin "WirEltern"
- Jahresbericht 2017
- Dreamnight des Natur- und Tierparks Goldau
- 24. Januar 2018: Vorpermière des Kinofilms WONDER
- 3. Dezember 2017: Grittibänzen-Verkauf vom Lions Club Zürich-Airport
- Global Burn Care: Zürich - Indien - Afghanistan. Ein Reisebericht von Clemens Schiestl @ live aus Indien
- Hautstigma Treffen vom 13. Dezember 2017
- SRF 10vor10 Beitrag vom 9.8.2017: Der schwierige Weg der kleinen Adiam zurück ins Leben
- 17. Juni 2017 KiSpi Kinderfest
- Isabel Sahli @ ChangingFaces – Live-Blog aus London
- Linda Hansen: Naevus Flammeus Foto-Projekt – Sehen Sie nur Rot?
- 2. März 2017: Vortrag "Ökonomisierte Kindermedizin"
- Hilfe für schwerbrandverletzte Kinder aus Ländern ohne genügende medizinische Infrastruktur
- 7. Dezember 2016: Tag des brandverletzten Kindes
- Charity-Modenschau von Kindern für Kinder
- Schönheit: Perfekt unperfekt – Artikel in der Zeitschrift Annabelle 15/16
- Isabel Sahli's Auftritt in der Sendung von "Aeschbacher"
- Hilfe für brandverletzte Kinder aus Krisengebieten
- Bildband "Narben auf der Haut und in der Seele"
- 5. September 2016: Symposium zum Stand der Hautersatzforschung
- August 2016: Artikel im Magazin "Active Live" zum Thema Feuermale
- Hautstigma Treffen vom 29. Oktober 2016
- 18. Juni 2016: KiSpi Kinderfest 2016
- Hautstigma-Treffen vom 3. Juni 2016
- Wohlbefinden von Kindern und Jugendlichen mit kongenitalen melanozytären Nävi
- Haustigma Treffen vom 23. März 2016
- 8.-9. Oktober 2016: Disneyland Paris – Familien Treffen für Nävus-Betroffene
- SRF-Dokumentation: Brandmal – Gezeichnet fürs Leben
- Hilfe für Afghanistan
- Am Ball bleiben – Dokumentarfilm über Jan
- 7. März 2016: Dîner de Charité – eine Benefiz-Veranstaltung vom Lions Club Zürich-Airport
- 7. Dezember 2015: Tag des brandverletzten Kindes
- 7. November 2015: Ein Treffen für Kinder und Jugendliche mit einer Hautauffälligkeit
- 3. September 2014: Fundraising-Aktion des Frauenvereins Wohlen bei Bern
- 23. August 2015: Ein Treffen für Nävus-Betroffene in Zürich
- 20. Juni 2015: Kispi Kinderfest
- 22./23. Mai 2015: 23. Jahrestagung des Arbeitskreises «Das schwerbrandverletzte Kind»
- SRF-Beitrag vom 5. Mai 2015: Zürcher Kinderspital rettet in Afghanistan Leben
- Surviving the Fire – Clemens Schiestl – TEDxYouth@Zurich
- Verkauf von selbstgenähten Taschen – eine Spendenaktion
- 14. April 2015: Informationsveranstaltung zum Projekt Zürich-Afghanistan
- 16. März 2015 "Talk im Turm"- Podiumsgespräch zum Thema "Krisen und ihre Lösungen"
- Artikel im «Magazin» - die Zeitschrift der Universität Zürich, 25.2.2015
- 7. Dezember 2014: Tag des brandverletzten Kindes
- Artikel in der Sonntagszeitung, 9.11.2014
- 27. September 2014: Zoo-Ausflug für Kinder mit Brandverletzungen
- Ballonwettbewerb
- Fernsehsendung «Gesundheit heute», 28.6.2014
- KiSpi Kinderfest 21.6.2014
- 20min Artikel – Chiara: «Das Feuermal gehört zu mir», 10.3.2014
- 20min Artikel: «Narben machen das Leben schwer», 8.3.2014
- Besuch der Station für brandverletzte Kinder in Kabul, Afghanistan – Ein Reisebericht
- Interview mit Clemens Schiestl, Tagesanzeiger, 25.12.2013
- «Tagesanzeiger-Artikel Sarah, übersät mit Leberflecken», 25.12.2013